Réussir son SDSI hospitalier : 7 bonnes pratiques à connaître pour un pilotage stratégique efficace
Comment les DSI peuvent structurer un schéma directeur performant et aligné sur les enjeux de transformation du secteur santé
Elena accompagne les DSI sur des projets de transformation, de gouvernance et de réorganisation.
.png)
I. Introduction : Le SDSI hospitalier, un levier stratégique sous-estimé
Alors que les hôpitaux français sont engagés dans des trajectoires complexes de transformation - convergence des SI, réforme des parcours de soins, exigences réglementaires accrues - la structuration d’un Schéma Directeur des Systèmes d’Information (SDSI) n’est plus un luxe, mais une nécessité.
Trop souvent perçu comme un exercice formel, voire bureaucratique, le SDSI hospitalier peut au contraire devenir un véritable levier stratégique, à condition d’être :
- ancré dans les réalités opérationnelles des établissements ;
- porté politiquement par la direction générale ;
- et coconstruit avec les métiers, notamment les soignants.
Dans cet article, Kheops Conseil vous présente les 7 bonnes pratiques éprouvées pour réussir son SDSI hospitalier, en combinant méthodologie, agilité et alignement stratégique.
II. Quelques définitions clés à connaître
SDSI (Schéma Directeur des Systèmes d’Information) : document stratégique pluriannuel définissant la vision, les priorités et les moyens pour développer, sécuriser et faire évoluer le système d'information d’un établissement.
GHT (Groupement Hospitalier de Territoire) : dispositif visant à organiser la coopération entre établissements de santé autour d’un projet médical partagé, incluant la convergence des SI.
Interopérabilité : capacité des systèmes informatiques à communiquer entre eux, partager des données et fonctionner ensemble de manière fluide.
DPI (Dossier Patient Informatisé) : outil central du système d'information hospitalier, le DPI regroupe l’ensemble des informations médicales, administratives et soignantes d’un patient. Il permet le suivi coordonné des soins, la traçabilité des actes, le partage sécurisé des données entre professionnels autorisés, et constitue une brique essentielle de la qualité et de la continuité des prises en charge.
III. Pourquoi un SDSI est indispensable dans le secteur hospitalier ?
Dans un environnement hospitalier marqué par l’urgence permanente, la pression budgétaire, les contraintes réglementaires croissantes (cybersécurité, RGPD, certification…), et la mobilité des professionnels de santé, le Système Directeur des Systèmes d’Information (SDSI) est un levier stratégique majeur.
Il permet notamment de :
- Donner une cohérence d’ensemble aux projets Systèmes d’Information et Numériques, souvent portés séparément par la DSI, la direction médicale, les fonctions logistiques ou les pôles de soins, et éviter l’empilement de solutions locales non interopérables ;
- Aligner la stratégie numérique sur les spécificités du projet médical, du projet de soins, et des dynamiques territoriales (GHT, CPTS, DAC), dans un secteur où la coordination interprofessionnelle est un enjeu de qualité et de continuité des soins ;
- Anticiper des risques critiques pour l’hôpital, comme l’obsolescence du Dossier Patient Informatisé (DPI), les vulnérabilités cyber sur les dispositifs médicaux connectés, ou le non-respect du cadre éthique du traitement des données de santé à caractère personnel ;
- Valoriser pleinement les investissements numériques, en les orientant vers des cas d’usage concrets (traçabilité des soins, flux logistiques, planification médicale, réduction du temps administratif) qui répondent à la fois aux attentes des soignants et aux exigences de performance de l’établissement.
Le SDSI devient ainsi un outil de gouvernance médico-numérique, à la fois décisionnel, opérationnel et managérial, permettant à l’hôpital de maîtriser son évolution numérique dans un contexte en transformation permanente.
IV. 7 bonnes pratiques pour réussir un SDSI hospitalier
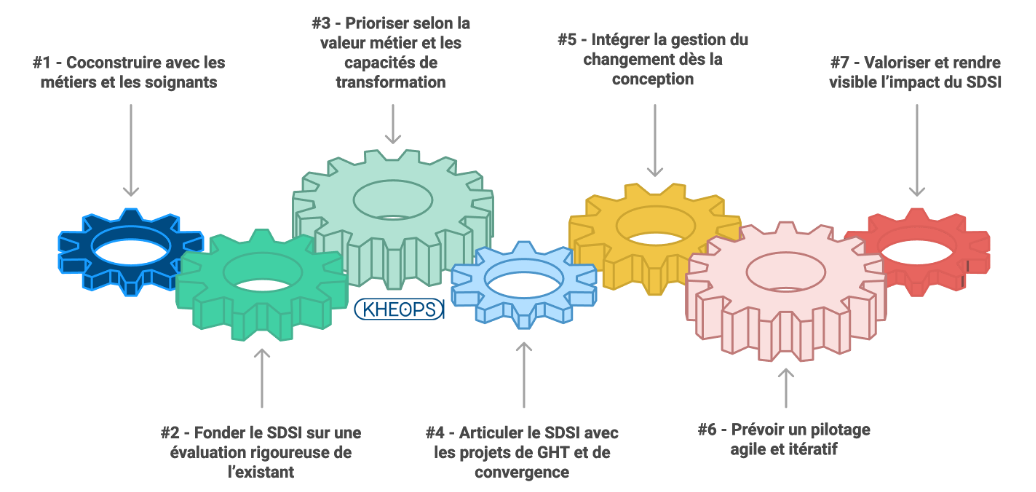
#1 - Coconstruire avec les métiers et les soignants
Un SDSI qui ne parle qu’à la DSI est un SDSI mort-né. La réussite d’un Schéma Directeur SI hospitalier ne repose pas uniquement sur la qualité de l’analyse technique ou des arbitrages budgétaires. Elle dépend, en amont, de la capacité de la DSI à embarquer l’ensemble des acteurs de l’établissement, dès la phase de conception :
- Directions médicales et soignantes
- Fonctions support (RH, finances, qualité…)
- Représentants des usagers et patients, si possible.
Cette approche assure la pertinence des priorités, l’identification des vrais besoins terrain et l’adhésion au déploiement futur.
Pourquoi c’est stratégique ?
Dans un hôpital, les usages numériques sont profondément métier-dépendants. Les médecins, cadres de santé, secrétaires, manipulateurs radio ou pharmaciens n’ont pas les mêmes contraintes, ni les mêmes attentes vis-à-vis du SI. Or, beaucoup de SDSI échouent parce qu’ils sont :
- pensés de manière trop descendante par la DSI seule ;
- construits sans véritable compréhension des flux métiers;
- ou considérés comme un exercice administratif.
Résultat : déconnexion du terrain, rejet implicite des orientations, projets qui stagnent.
Comment coconstruire efficacement ?
Un SDSI réussi est un SDSI co-produit. Cela implique de mettre en place une démarche participative structurée, avec :
- Des ateliers de cadrage stratégique, réunissant la direction générale, la DSI, la direction des soins et la CME ;
- Des ateliers thématiques ou parcours utilisateurs : par exemple, « le parcours du patient en chirurgie » vu sous l’angle SI (de la préadmission au compte-rendu opératoire) ;
- Des entretiens ciblés avec les responsables de pôles, DIM, services d’imagerie, pharmacie, admissions ;
- Un comité de pilotage du SDSI incluant des représentants métiers, qui valide les grands axes.
Ce processus permet de recueillir les irritants, les besoins non exprimés, les attentes de transformation, tout en créant une dynamique d’appropriation.
Apports méthodologiques Kheops Conseil :
Kheops Conseil recommande de s’appuyer sur des techniques issues du design thinking et du modèle TOGAF® pour formaliser la vision cible :
- Cartographie des parties prenantes ;
- Personae utilisateurs clés ;
- Mapping des processus critiques liés aux SI ;
- Schémas de flux transverses entre métiers, SI et patients.
À FAIRE EN PRATIQUE : intégrer les chefs de pôle et référents métiers dans la rédaction des fiches « usages SI prioritaires » du SDSI, avec des cas d’usage concrets.
.png)
#2 - Fonder le SDSI sur une évaluation rigoureuse de l’existant
Tout bon schéma directeur commence par une analyse critique de l’existant :
- Cartographie applicative et technique ;
- État des usages, satisfaction des utilisateurs ;
- Capacités internes : compétences, gouvernance, budget, charge projet.
Un SDSI n’est pas une projection théorique, ni une simple déclaration d’intention : il doit s’appuyer sur une compréhension lucide, partagée et objectivée de l’état actuel du système d'information. Cette photographie de l’existant, si elle est bien menée, constitue la fondation du schéma directeur. Mal conduite, elle produit l’effet inverse : orientations hors-sol, cibles inatteignables, investissements mal priorisés.
Il s’agit non seulement de dresser un inventaire, mais d’en tirer une lecture stratégique : quels sont les points de friction majeurs ? Quelles sont les solutions critiques sans gouvernance ? Quelles actions à fort impact immédiat ?
.png)
Pourquoi c’est stratégique ?
Dans le monde hospitalier, les systèmes d’information sont souvent le fruit :
- de couches historiques hétérogènes (logiciels métier non interopérables, matériels obsolètes) ;
- de choix tactiques liés à des urgences réglementaires (DPI, identitovigilance, télétransmission, RGPD) ;
- et de multiples expérimentations locales (projets innovants isolés, outils métiers sur-mesure).
Sans une analyse critique, ces réalités restent invisibles à la gouvernance et minent toute tentative de convergence ou d’optimisation. L’évaluation de l’existant permet de :
- Cartographier les outils et leurs usages réels ;
- Identifier les ruptures de flux entre SI et métiers ;
- Mettre en lumière les coûts cachés, redondances et obsolescences ;
- Objectiver le niveau de maturité numérique de l’établissement.
Comment structurer cette analyse de l’existant ?
Voici les 5 dimensions clés que Kheops Conseil vous recommande d’auditer :
.png)
Les livrables à intégrer dans votre SDSI :
- Cartographie visuelle des outils SI, par processus ou services ;
- Matrices des usages vs besoins, permettant d’identifier les décalages (ex : outil prescrit vs outil réellement utilisé) ;
- Rapport d’audit synthétique, avec une analyse SWOT (forces/faiblesses) du SI actuel, par domaine métier ;
- Recommandations de court terme (quick wins à fort impact) ;
- Feuille de route de consolidation du SI avant transformation.
Gouvernance des accès : un angle à ne pas négliger
À NOTER : une évaluation sérieuse du SI existant ne saurait négliger la gouvernance des droits d'accès aux données sensibles, notamment celles du Dossier Patient Informatisé (DPI).
Comme le rappelle la jurisprudence récente et les recommandations des autorités sanitaires, l’appartenance à une équipe de soins ne justifie pas un accès illimité à toutes les données. Seul le principe de nécessité fonde un droit d’accès. Cela impose à la DSI et aux directions médicales de :
- cartographier les niveaux d’habilitation réels et théoriques ;
- mettre en place des politiques de cloisonnement fonctionnel ;
- auditer régulièrement les accès et les logs.
Cette réflexion doit être intégrée dès l’évaluation initiale du SI, puis traduite en objectifs dans le SDSI.
#3 - Prioriser selon la valeur métier et les capacités de transformation
La qualité d’un SDSI ne se mesure pas à la longueur de sa liste de projets, mais à sa capacité à faire les bons choix au bon moment, en alignant enjeux métiers, impact stratégique, faisabilité terrain et capacités réelles de déploiement.
Dans un environnement hospitalier contraint par les ressources humaines, le temps médical, les appels à projet complexes et la fatigue organisationnelle post-COVID, savoir prioriser est un acte stratégique, pas une option.
Il est essentiel d’objectiver les arbitrages et de prioriser selon deux critères majeurs :
- L’impact attendu sur la qualité de service et l’efficience ;
- La faisabilité réelle au regard des moyens et du calendrier.
Une approche par quick-wins (résultats rapides à faible effort) combinée à des projets structurants à moyen terme permet de maintenir la dynamique et de démontrer la valeur du SDSI.
BONNE PRATIQUE : utiliser une matrice impact métier / faisabilité avec cotation participative pour hiérarchiser vos chantiers.
.png)
Pourquoi c’est stratégique ?
La tentation naturelle, lors de l’élaboration d’un SDSI, est d’inclure tous les projets possibles pour satisfaire l’ensemble des parties prenantes. Résultat :
- des SDSI encyclopédiques, peu lisibles pour les décideurs ;
- des portefeuilles irréalistes, inapplicables sans ressources complémentaires ;
- des frustrations lorsque les projets ne se concrétisent pas.
Un SDSI intelligent ne dit pas « tout est prioritaire ». Il dit « voici ce qui a de la valeur pour l’établissement, ce que nous sommes capables de transformer, et dans quel ordre. »
Quels critères pour une bonne priorisation ?
Kheops Conseil recommande de fonder la priorisation sur trois dimensions essentielles :
.png)
Méthodologies concrètes de priorisation
Kheops Conseil utilise plusieurs outils de priorisation selon les contextes :
- La matrice « valeur / effort » (inspirée du Lean)
- Axe X : effort (temps, budget, complexité)
- Axe Y : valeur métier (impact, attente, alignement stratégique)
- Permet d’identifier les « quick wins » et les « must have »
- Le scoring multicritères : attribuer une note à chaque projet selon plusieurs axes pondérés :
- alignement stratégique ;
- urgence réglementaire ;
- portage métier ;
- capacité de mise en œuvre ;
- retour sur investissement (ROI)…
Ce scoring peut être partagé avec un comité de pilotage pour coconstruire la feuille de route.
- Les ateliers d’arbitrage collectif
- Réunir les directions concernées autour d’un canevas visuel de priorisation ;
- Éviter les logiques de silos ou de rapports de force entre pôles.
Le rôle de la DSI : de chef d’orchestre à facilitateur d’arbitrage
Le DSI n’est pas celui qui « impose » les priorités. Il est celui qui :
- structure la démarche de priorisation ;
- facilite la compréhension partagée des enjeux et desimpacts ;
- propose des scénarios réalistes, assortis de conditionsde réussite.
En ce sens, la priorisation est aussi un acte de gouvernance. Elle fonde la crédibilité du SDSI dans la durée.
#4 - Articuler leSDSI avec les projets de GHT et de convergence
La création des Groupements Hospitaliers de Territoire(GHT) en 2016 a profondément modifié les dynamiques numériques dans le secteur hospitalier. Aujourd’hui, les SDSI ne peuvent plus être pensés en silo.Il faut les aligner avec la trajectoire territoriale, sous peine d’isolement ou d’incohérence. Cela signifie :
- Connaître les feuilles de route du GHT ;
- Identifier les projets à mutualiser (DPI (Dossier PatientInformatisé), PACS (Système d'archivage et de Communication d'Images), identitovigilance…) ;
- Assurer une compatibilité technique et organisationnelle des SI.
Cette convergence s’impose comme un cadre collectif, mais elle peut aussi devenir un levier d’innovation et de structuration si elle est anticipée intelligemment.
POINT D'ATTENTION : préserver la capacité d’innovation locale tout en respectant les exigences de convergence.
.png)
Pourquoi c’est stratégique ?
L’objectif politique du GHT est clair : garantir un accès équitable à une offre de soins cohérente sur un territoire, via un projet médical partagé. Cela implique nécessairement une harmonisation des systèmes d’information, pour :
- mutualiser les données patient (DPI unique ou interopérable) ;
- centraliser les fonctions supports (PACS, finances, RH) ;
- fluidifier les parcours patients inter-établissements.
Mais en pratique, cette convergence soulève plusieurs tensions :
- perte d’autonomie perçue par les établissements périphériques ;
- hétérogénéité des SI de départ ;
- disparités de maturité numérique ;
- contraintes budgétaires asymétriques.
Le SDSI local doit donc naviguer entre deux exigences :
- Affirmer les spécificités et besoins locaux, notamment dans les établissements non CH support ;
- S’aligner avec la trajectoire GHT, pour éviter les redondances, garantir l’interopérabilité, et bénéficier des projets communs.
Comment aligner le SDSI local avec le SDSI GHT ?
Voici les 5 leviers d’articulation recommandés par Kheops Conseil :
.png)
Anticiper les futures exigences européennes (EHDS)
Au-delà de la convergence GHT, les établissements doivent désormais envisager une ouverture progressive de leurs SI à l’échelle européenne.
Avec l’avènement de l’Espace Européen des Données de Santé (EHDS), les établissements hospitaliers devront, à moyen terme, avoir la capacité de :
- partager des données patient de manière sécurisée et interopérable avec d'autres pays européens ;
- gérer le consentement transfrontalier des patients ;
- s’aligner sur les standards techniques européens (HL7 FHIR, formats communs, sécurité renforcée).
Le SDSI doit donc intégrer, dès aujourd’hui, un axe de veille stratégique et d’adaptabilité aux normes européennes.
Cela passe notamment par :
- une urbanisation SI tournée vers l’interopérabilité évolutive (DPI, ROR, MSSanté, …) ;
- des projets de normalisation des données à visée pluri-nationale ;
- une réflexion sur l’identitovigilance à l’échelle européenne.
Kheops Conseil propose des ateliers de projection stratégique pour anticiper ces mutations réglementaires à fort impact.
La posture du DSI local : ambassadeur de la convergence, gardien des usages
Dans ce contexte, le DSI ne doit pas adopter une posture de résistance ni de soumission. Il devient un :
- ambassadeur de la stratégie numérique territoriale ;
- facilitateur de l’appropriation locale des outils convergents ;
- garant de la valeur d’usage et de la cohérence SI pour son établissement.
Kheops Conseil accompagne les DSI hospitaliers dans cette transformation de posture, en leur fournissant : des outils de dialogue stratégique (scénarios, comparatifs, matrices de valeur) ; un soutien à la négociation en GHT ; une assistance à la rédaction de SDSI alignés et défendables.
#5 - Intégrer la gestion du changement dès la conception
Concevoir un SDSI sans prévoir de stratégie d’appropriation, c’est comme inaugurer un nouveau bloc opératoire sans former les chirurgiens : l’outil est là, mais l’usage est absent.
La technique ne suffit pas : l’adoption est la clé. Le SDSI doit donc intégrer une stratégie de conduite du changement dès les premières étapes :
- Cartographie des parties prenantes ;
- Plan de communication continue ;
- Formations ciblées et accompagnement terrain.
La conduite du changement n’est pas une action isolée en fin de projet ; c’est une dynamique continue, qui commence dès la réflexion stratégique. Dans le contexte hospitalier - marqué par la pression des soins, la diversité des profils utilisateurs et une fatigue organisationnelle réelle - cette intégration est non seulement utile, mais indispensable.
ASTUCE : mettre en place un réseau de correspondants SI dans chaque service pour relayer les projets et rassurer les équipes.
Pourquoi c’est stratégique ?
Contrairement à une entreprise privée, un hôpital est :
- un collectif de métiers aux cultures très hétérogènes (médecins, IDE, secrétaires, pharmaciens, administratifs...) ;
- un environnement fortement réglementé, où tout changement de SI a un impact juridique et organisationnel ;
- un univers où le facteur humain est central, mais souvent peu pris en compte dans les projets numériques.
Sans conduite du changement :
- les utilisateurs n’adhèrent pas ;
- les usages réels ne suivent pas ;
- les projets s’essoufflent, ou pire : le SI devient un irritant pour les professionnels.
Un bon SDSI anticipe ces écueils en intégrant un plan d’appropriation dès sa conception.
Ce que doit contenir une stratégie de conduite du changement SDSI
Kheops Conseil recommande de structurer cette stratégie autour de 4 piliers essentiels :
.png)
Et dans le SDSI, on l’écrit comment ?
Un SDSI qui intègre la conduite du changement de façon crédible contient :
- une cartographie des impacts organisationnels des projets SI ;
- une fiche transformation / accompagnement pour chaque projet critique ;
- un plan de conduite du changement global, avec budget, gouvernance, ressources ;
- des engagements clairs sur les modalités de soutien aux équipes.
Le rôle de la DSI : porteur de changement, pas seulement de technologie
La DSI n’est plus simplement un intégrateur de solutions. Elle devient :
- un acteur du changement culturel dans l’établissement ;
- un garant de l’appropriation des outils ;
- un animateur de communautés d’utilisateurs, en lien avec les directions métier.
Ce changement de posture est au cœur des missions de Kheops Conseil : remettre l’humain et les usages au centre du numérique hospitalier.
#6 - Prévoir un pilotage agile et itératif
Un SDSI hospitalier bien conçu est inutile sans un pilotage dynamique. Trop souvent, le document stratégique est produit, validé…puis rangé dans un tiroir. Au mieux, on en ressort une version tous les deux ans pour dire « où on en est ». Au pire, il devient une coquille vide.
Pour éviter cela, le SDSI doit être outillé, suivi, animé : c’est un levier de gouvernance au quotidien, pas un simple plan figé. Il doit vivre au rythme des réalisations, des ajustements, des retours utilisateurs. Cela nécessite :
- Une gouvernance claire et transverse ;
- Des revues trimestrielles de l’avancement ;
- Des indicateurs de pilotage partagés (financiers, qualité, adhésion).
RECOMMANDATION KHEOPS CONSEIL : mettez en place un tableau de bord digital partagé en ligne avec les directions concernées.
Pourquoi c’est stratégique ?
Le système hospitalier est instable par nature :
- évolutions réglementaires (Ségur, ROR, RGPD, etc.) ;
- nouvelles opportunités de financement ;
- imprévus techniques ou humains ;
- fusions d’établissements, GHT élargis, projets médicaux renouvelés...
Dans ce contexte, une trajectoire SI ne peut tenir uniquement sur une planification linéaire. Il faut pouvoir :
- s’adapter en continu ;
- ajuster les priorités en fonction des moyens disponibles ;
- arbitrer en temps réel avec des données concrètes ;
- maintenir l’alignement avec les parties prenantes.
Un SDSI agile permet à la DSI de ne pas subir, mais de piloter activement les transformations.
Les piliers d’un pilotage SDSI agile
.png)
Le rôle du DSI : animateur de la performance numérique
Dans ce modèle, le DSI devient :
- un animateur de portefeuille, capable de faire vivre la stratégie ;
- un garant de la cohérence globale, pas un simple coordinateur de projets ;
- un producteur de visibilité pour les directions et les métiers.
Ce changement de posture est central dans l’approche de Kheops Conseil : un SDSI, ce n’est pas une liste de projets, c’est la boussole du numérique : levier de gouvernance active.
#7 - Valoriser et rendre visible l’impact du SDSI
Un SDSI ne vaut pas seulement par ce qu’il promet, mais par ce qu’il transforme. Or, dans le quotidien intense d’un établissement hospitalier, les bénéfices des projets numériques sont rarement visibles… et encore plus rarement valorisés.
Trop souvent, les efforts fournis par la DSI sont invisibles, ou bien perçus uniquement à travers les incidents, les retards ou les frustrations. Pour renverser cette dynamique, le SDSI doit intégrer une logique proactive de valorisation de ses résultats.
Pour maintenir la mobilisation, il est donc crucial de communiquer sur les résultats :
- Réalisation de bilans visuels à destination des équipes ;
- Présentation des bénéfices concrets en instances ;
- Intégration des résultats SI dans le rapport d’activité institutionnel.
ASTUCE : produire chaque année une infographie « le numérique en chiffres » à diffuser en interne.
Pourquoi c’est stratégique ?
« Ce qui n’est pas visible n’existe pas. »
« Ce qui n’est pas compris ne peut pas être soutenu. »
« Ce qui n’est pas raconté ne peut pas créer d’adhésion. »
La valorisation du SDSI permet :
- de légitimer les investissements numériques ;
- de renforcer la crédibilité de la DSI auprès des directions et des métiers ;
- d’entretenir l’adhésion des utilisateurs ;
- et de donner du sens aux transformations, en illustrant concrètement leur impact.
Que faut-il valoriser dans un SDSI ?
1. Les réalisations concrètes
- Projets livrés, taux d’adoption, nombre d’utilisateurs formés, réduction d’erreurs, gains de temps, économies budgétaires, etc.
- Mais aussi des projets partiellement déployés mais structurants (socle technique, cybersécurité, interopérabilité...).
2. L'impact métier
- Réduction du temps d’attente patient ;
- Amélioration de la traçabilité des soins ;
- Automatisation de tâches administratives redondantes ;
- Fiabilisation des données pour la décision clinique.
3. La dynamique collective
- Participation des métiers dans les projets SI ;
- Implication de référents, relais locaux ;
- Nouvelles synergies entre DSI et directions fonctionnelles.
Comment le valoriser concrètement ?
.png)
Le rôle du DSI : producteur de valeur, et pas seulement de services
La valorisation de l’impact du SDSI repositionne le DSI :
- comme un acteur stratégique, et pas seulement technique ;
- comme un partenaire métier, capable de dialoguer sur la performance, les résultats, la qualité ;
- comme un ambassadeur de la transformation numérique hospitalière.
Chez Kheops Conseil, nous accompagnons les DSI à structurer cette nouvelle posture : identification des indicateurs à suivre, conception de bilans visuels ou interactifs, storytelling institutionnel pour crédibiliser la fonction SI.
V. SDSI hospitalier à l’horizon 2030 : nouveaux défis, nouvelles responsabilités
Le SDSI ne doit pas seulement répondre aux enjeux d’aujourd’hui : il doit anticiper les mutations profondes qui redéfiniront le fonctionnement hospitalier dans les cinq à dix prochaines années.
Plusieurs signaux faibles, déjà visibles sur le terrain, convergent vers une transformation de fond du numérique hospitalier.
.png)
Au-delà des cas d’usage d’IA déjà identifiés, les récentes publications de la Haute Autorité de Santé (fin octobre 2025) rappellent qu’une approche responsable est indispensable face à l’essor de l’IA générative en santé.
Le référentiel A.V.E.C. (Apprendre, Vérifier, Estimer, Communiquer) propose un cadre opérationnel clair pour accompagner les établissements :
- Apprendre: « le professionnel s’approprie le fonctionnement et l’utilisation du système d’IA générative » (source : www.has-sante.fr) ;
- Vérifier: « le professionnel est attentif à la pertinence de son usage, à la qualité de sa requête et au contrôle du contenu généré » (source : www.has-sante.fr) ;
- Estimer: « le professionnel analyse au cours du temps la qualité et l’adéquation aux besoins du systèmes d’IA générative » (source : www.has-sante.fr);
- Communiquer: « le professionnel échange avec son écosystème dans une démarche d’amélioration continue » (source : www.has-sante.fr).
Le SDSI hospitalier à l’horizon 2030 doit donc intégrer ce cadre dans sa gouvernance, comme point d’appui pour toute initiative impliquant l’IA. Il s’agit moins d’interdire ou de tout expérimenter, que de créer les conditions d’un usage maîtrisé, documenté et éthique, dans le respect des missions du service public hospitalier.
Le SDSI hospitalier doit aussi s’ouvrir aux dynamiques nationales d’innovation en santé, qui imposent de repenser son périmètre et ses capacités d’intégration.
Des initiatives comme Horizon Santé 360, portée par la DNS, préfigurent une approche centrée sur le parcours patient, interopérable, territoriale et pilotée par les usages.
Parallèlement, l’Appel à Manifestation d’Intérêt sur les Dispositifs Médicaux Numériques (DMN) engage les établissements à anticiper l’intégration de solutions numériques externes dans les parcours de soins : télésurveillance, dispositifs connectés, applications de suivi…
Pour s’y préparer, le SDSI doit :
- développer une capacité d’expérimentation structurée ;
- mettre en place des critères d’évaluation des innovations(bénéfices, risques, interopérabilité) ;
- intégrer les projets innovants dans une gouvernance numérique élargie, incluant DSI, directions métier, référents éthique et sécurité.
Le SDSI devient alors un outil d’accueil maîtrisé de l’innovation ouverte, garantissant que chaque projet numérique, même exogène, s’inscrit dans une trajectoire cohérente, sécurisée et pilotée.
VI. Facteurs de réussite d’un SDSI dans un hôpital ou un GHT
La réussite d’un SDSI hospitalier repose sur trois piliers structurants, qui conditionnent sa crédibilité, son appropriation et sa mise en œuvre effective :
- Un leadership fort de la DSI, adossé à un sponsor visible et engagé au sein de la direction générale. Le SDSI ne peut être perçu comme un exercice technique isolé ; il doit incarner une vision portée politiquement, visible dans les instances, soutenue dans les arbitrages.
- Une gouvernance interdisciplinaire, stable et légitime, intégrant DSI, directions fonctionnelles, médecins, soignants et gestionnaires. Elle doit être capable de prioriser les projets, arbitrer les moyens, suivre les résultats, et veiller à l’alignement stratégique avec le projet médical et d’établissement.
- Une gestion active et continue de la transformation, au-delà du simple plan d’action. Cela implique : animation, accompagnement au changement, suivi des impacts, réajustements continus. Le SDSI devient alors un outil vivant, au service de l’évolution des pratiques.
Les principaux écueils rencontrés :
- Un SDSI trop ambitieux, déconnecté des capacités de déploiement ou des priorités terrain ;
- Une absence d’adhésion des métiers, faute d’implication réelle dans la co-construction ;
- Une sous-estimation du changement culturel qu’implique tout projet numérique (temps, postures, compétences, usages).
VII. Conclusion : Le SDSI hospitalier, un levier de gouvernance numérique au service du soin
Dans un hôpital, le numérique n’est ni une fin, ni un gadget, ni une variable technique parmi d’autres. Il est aujourd’hui un levier de performance clinique, organisationnelle et humaine.
Réussir un SDSI hospitalier, ce n’est pas simplement rédiger un document conforme aux attentes institutionnelles. C’est :
- Construire une vision partagée et réaliste du système d’information ;
- Donner du sens aux investissements numériques ;
- Aligner les priorités SI sur la stratégie médicale et soignante ;
- Piloter la transformation avec méthode, agilité et ancrage terrain ;
- Valoriser les résultats pour embarquer l’ensemble des parties prenantes.
Un SDSI bien conçu devient alors un outil de dialogue, de décision, et de pilotage pour la DSI, la direction générale et les services. Il contribue à faire du numérique un facilitateur de soins, un accélérateur d’innovation, et un facteur de confiance entre les métiers, les patients et l’organisation.
VIII. Ce que Kheops Conseil peut vous apporter
Kheops Conseil accompagne les DSI hospitalières et les directions d’établissement dans toutes les étapes de cette trajectoire :
- Cadrage stratégique et co-construction du SDSI ;
- Diagnostic approfondi de l’existant (SI, gouvernance, maturité numérique) ;
- Animation d’ateliers participatifs avec les métiers ;
- Priorisation pragmatique et scénarisation de la feuille de route ;
- Intégration de la conduite du changement dans chaque projet ;
- Structuration du pilotage et de la valorisation des impacts.
Notre approche est fondée sur trois piliers :
- L’humain, parce que c’est lui qui utilise, transforme et fait vivre les SI ;
- La stratégie, parce que chaque euro investi doit servir une finalité métier ;
- La lisibilité, parce qu’un SDSI utile est un SDSI compris et suivi.
IX. Et maintenant ?
Vous envisagez d’élaborer ou de refondre votre SDSI hospitalier ?
Vous cherchez un partenaire pour aligner votre feuille de route SI avec votre projet médical ou territorial ?
Vous voulez professionnaliser la gouvernance numérique de votre établissement ?
Chez Kheops Conseil, nous faisons du SDSI un outil de transformation au service des soignants, des usagers et des territoires.
Abonnez-vous au Papyrus
Chaque édition aborde un sujet précis : pilotage de la DSI, urbanisation, portefeuille projets, modèles opérationnels, rôle du DSI…
.png)



.png)